A cartilagem do joelho é o tecido que recobre como um colchão a superfície dos ossos, e funciona basicamente como um grande amortecedor, absorvendo o impacto e distribuindo-o de maneira uniforme, evitando-se assim o excesso de pressão concentrado em um único ponto da articulação.
Apenas R$ 37,90
Mas quando essa estrutura é danificado, seja pelo decorrer dos anos ou por lesões de traumas sofridos, é necessário utilizar-se de técnicas de reparo e regeneração da cartilagem para recuperar a qualidade de vida, neste post você saberá mais sobre o tema.
ÍNDICE:
- A cirurgia de micro-fraturas no tratamento da lesão cartilaginosa
- Por que a cirurgia de micro-fratura é realizada e qual sua indicação?
- Radiofrequência
- Quais são as vantagens da radiofrequência
- Mosaicoplastia do joelho
- Por que a cartilagem não cicatriza?
- Membrana de colágeno no tratamento de lesões cartilaginosas
- Técnica cirúrgica
- Riscos e complicações da cirurgia da cartilagem
- Cirurgia da cartilagem em geral
- Terapia celular e engenharia de tecido
- Perguntas frequentes sobre a cirurgia de cartilagem
A cirurgia de micro-fraturas no tratamento da lesão cartilaginosa
A cirurgia de micro-fratura é uma técnica cirúrgica articular para a reparação da cartilagem que funciona através da criação de pequenas fraturas no osso subjacente. Isto faz com que uma nova cartilagem seja desenvolvida a partir do que chamamos de “super-coágulo”. Este tipo de cirurgia ganhou popularidade no esporte nos últimos anos; inúmeros atletas profissionais foram submetidos a este procedimento.
Em junho de 2010, Grady Sizemore de Cleveland Indians passou por cirurgia de microfratura depois de uma lesão cartilaginosa no joelho esquerdo. Em seu primeiro jogo de volta em abril 17, 2011, Sizemore não mostrou sinais de dor articular.
A cirurgia é rápida (tipicamente com duração entre 30-90 minutos), e, por ser realizada pela artroscopia do joelho, é considerada minimamente invasiva, e pode ter um tempo de recuperação significativamente mais curto do que outras cirurgias cartilaginosas como a mosaicoplastia, osteotomia e uma artroplastia (substituição do joelho).
Por que a cirurgia de micro-fratura é realizada e qual sua indicação?
Defeitos da cartilagem articular crônicas não se curam espontaneamente. A ideia do procedimento baseia-se na criação cirurgica de micro-fraturas no osso subcondral (abaixo da cartilagem), causando a liberação de células-tronco mesenquimais multipotentes da medula óssea que podem curar com tecido de reparação que consiste de tecido fibroso, fibrocartilagem ou cartilagem hialina.
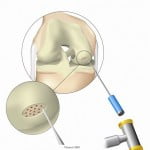
A qualidade do tecido de reparação após estas técnicas de medula óssea “estimulantes” depende de vários fatores, incluindo sexo e idade do indivíduo, da dimensão e localização do defeito da cartilagem articular. Estudos recentes mostram resultados piores em fumantes por tipicamente possuírem má circulação, também em pacientes idosos, pacientes com excesso de peso, ou uma lesão de cartilagem maior que 2,5 cm.
Eficácia da cirurgia de micro-fraturas
Após 1 ou 2 anos de cirurgia, existe grande chance de que os sintomas comecem a voltar, pois a fibrocartilagem formada parece desgastar, obrigando, muitas vezes o paciente a retomar na reparação da cartilagem articular ou que seja optado por outros procedimentos cartilaginosos.
+ Lesão Cartilaginosa do Joelho
Plasma Rico em Plaquetas
Muitos autores tem defendido o uso do Plasma Rico em Plaquetas (PRP) ao procedimento alegando que uma concentração intra-operatoria maior de PRP dentro do joelho potencializaria uma maior migração de células-tronco, proporcionando melhor cicatrização.
Recuperação pós-operatória
Um estudo demonstrou uma taxa de sucesso de 75 a 80 por cento entre os pacientes de 45 anos de idade ou mais jovens. Para melhor re-crescimento de superfície articular , os pacientes precisam ser muito cooperativos, pois geralmente precisam estar de muletas por quatro a seis semanas ( às vezes mais) sem soltar o peso no membro onde o joelho foi operado. Quando possível, pode-se utilizar a máquina de CPM (Continuous Passive Motion) , que mantém o arco de movimento e contribui com o re- crescimento ideal da superfície articular.
E o futuro?
Procedimentos de implantação de condrócitos tem sido desenvolvidos nos últimos anos. Trata-se de um procedimento de reparação cartilaginosa baseada no cultivo de células cartilaginosas em laboratório e implante no tecido lesado. De acordo com alguns pesquisadores, um ano após o tratamento, o tecido regenerado associado a esta técnica seria de melhor qualidade do que o gerado na cirurgia de microfratura.
Radiofrequência
A Radiofrequência é uma espécie de energia térmica utilizada há mais de 20 anos durante as artroscopias do joelho que pode criar uma ‘camada de plasma’ na ponta de um dispositivo. Isso permite a remoção altamente focalizada de tecidos não saudáveis ou doentes em nível molecular, com muito pouco calor produzido em tecidos saudáveis e circundantes.
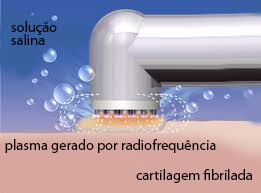
Consequentemente, fragmentos de cartilagem doente podem ser removidos com segurança. Os subprodutos da radiofrequência incluem nitrogênio, água e dióxido de carbono, que são geralmente removidos da articulação com um dispositivo de sucção.
Os dispositivos de radiofrequência chegaram ao mercado nos anos 90 para ajudar os cirurgiões a maximizar a remoção da cartilagem danificada e minimizar os danos colaterais à cartilagem saudável circundante. No entanto, o perfil energético e os efeitos na cartilagem com os diferentes dispositivos não foram inicialmente bem compreendidos, o que causou algumas complicações precoces com essa técnica. Consequentemente, o perfil energético de cada dispositivo de radiofrequência precisa ser totalmente compreendido pelo cirurgião para alcançar o resultado desejado.
Quais são as vantagens da radiofrequência?
Nos últimos 10 anos, houve vários estudos em humanos e animais mostrando que, quando usada com as configurações adequadas do fabricante e com uma técnica adequada, a radiofrequência não é apenas segura, mas pode ser uma ferramenta melhor do que um barbeador motorizado sozinho. Especificamente, a radiofrequência tem menos chance de danos colaterais e melhores resultados clínicos.
Além de ser um dispositivo mais refinado que produz menos danos colaterais e pode ser usado em áreas menores da articulação, alguns estudos clínicos demonstraram que a radiofrequência pode estimular uma resposta de cicatrização na área danificada.
Mosaicoplastia do joelho
A doença da cartilagem no joelho afeta uma apreciável porcentagem da população e é, infelizmente, uma lesão comum nos esportes.
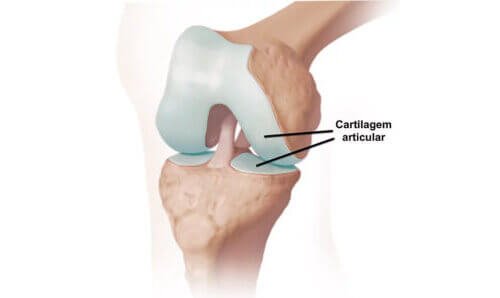
No joelho normal, as extremidades dos ossos são cobertas pela cartilagem, que permite o deslizamento suave dos ossos como uma almofada que absorve o impacto durante a carga e o movimento.
No joelho, a espessura da cartilagem pode atingir alguns milímetros e é mais espessa nas regiões que recebem mais peso. Na rótula pode chegar a atingir os 8mm.
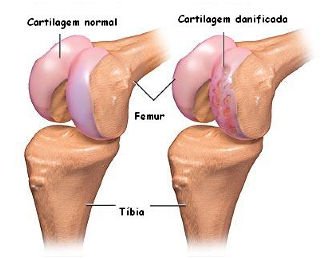
A lesão da cartilagem (ou lesão condral) pode ocorrer por um trauma como contusão, queda de altura ou entorse. Uma vez lesada, há deterioração deste tecido, que perde a sua regularidade e plasticidade em variados gradientes. Estes estádios de alteração da integridade da cartilagem, vão desde o simples amolecimento, passando pela fissuração e fibrilação, até ao seu descolamento completo do osso subjacente, com desenvolvimento de verdadeiras crateras de dimensões variáveis, por vezes com alguns centímetros quadrados de superfície.
E o resultado disso é a dor, que pode ser desencadeada durante o esporte ou pode progredir para atividades da vida diária. Alem da dor, as lesões cartilaginosas cursam também com episódios de inchaço.
Por que a cartilagem não cicatriza?
A cartilagem, ao contrário da pele e outros tecidos bem vascularizados, tem baixíssimo poder de cicatrização (baixo turn over) por ser um tecido avascular (sem vasos sanguíneos) e, uma vez lesado, degenera e causa sintomas.
A mosaicoplastia do joelho é um procedimento cirúrgico indicado para as lesões focais (crateras), bem delimitadas e pouco extensas e consiste simplesmente no preenchimento dessas áreas desprovidas de cartilagem ou com cartilagem francamente deteriorada, por um transplante de cartilagem “saudável” colhida em áreas da mesma articulação, mas não envolvidas no contato articular ou que recebam peso.
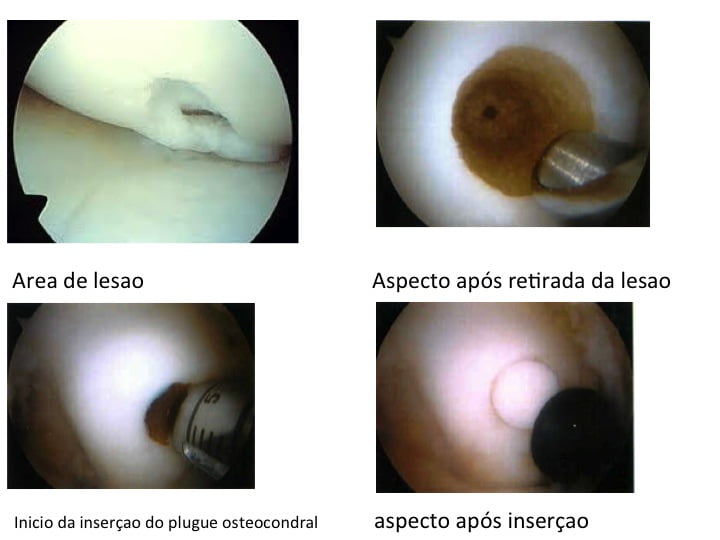
O paciente ideal para esta a mosaicoplastia do joelho inclui:
- Idade menor que 50 anos;
- Ausência de artrose;
- Lesão focal de 1 a 4 cm2;
- Falha de procedimentos prévios como as micro-fraturas.
Ao possibilitar a “pavimentação”, de uma cratera articular, a mosaicoplastia do joelho permite que se crie ao fim de algumas semanas uma nova superfície de cobertura, constituída por cartilagem e fibrocartilagem de aceitáveis qualidades plásticas e de efetividade duradoura.
No período pós-operatório, o paciente deve manter a deambulação com 1 par de muletas, evitando soltar o peso no membro operado por, pelo menos 6 semanas.
No período de 3 a 4 meses, é esperada intensa atrofia muscular da coxa por desuso e este deve ser um dos principais focos do fisioterapeuta que acompanhará o paciente.
Espera-se que haja atividade biológica cicatricial na lesão por até 6 meses e o melhor indicativo da cura da lesão é a melhoria da dor, podendo-se dispensar exames de imagens que levam muito tempo para normalizarem-se.
Membrana de colágeno no tratamento de lesões cartilaginosas
Sem dúvidas, a lesão cartilaginosa das articulações é um dos maiores desafios da medicina atual. Por se tratar de um tecido com pouca vascularização e por divisão celular muito lenta, de baixo turnover, o tratamento e o prognóstico de qualquer lesão cartilaginosa, sendo ela por micro traumas de repetição, como a Condromalácia, ou por trauma agudo como o defeito osteocondral são incertos dependem de fatores como idade, função muscular, peso e hábitos como a prática regular dos portos ou o tabagismo.
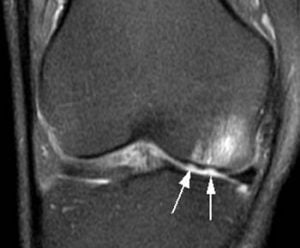
Até certo tempo atrás, acreditava-se que a lesão cartilaginosa seria autolimitada, ou seja, uma vez corrida, ela teria um potencial de melhora espontânea. Hoje, saber ser que toda lesão cartilaginosa possui um componente inflamatório crônico, que pode levar a destruição cartilaginosa e seu estágio final seria a doença conhecida como artrose. Por isso, os Guidelines têm mudado bastante e objetivo é da intervenção o mais rápido possível.
Classicamente, o tratamento de eleição das erosões cartilaginosas grandes sempre foi o da microperfuração. Estatisticamente, sabemos que o procedimento possui um certo tempo limitado de melhoria. Formação do coágulo de fibro-cartilagem tende falhar ao longo do tempo, principalmente em pacientes jovens e muito ativos.
Recentemente, foi homologado aqui no Brasil o tratamento dessas lesões através de um procedimento popularmente conhecido entre nós médicos como Biomembranas, ou membrana de colágeno. Na verdade, o procedimento é denominado de condrogênese induzida por matriz autógena, cuja sigla em língua inglesa é AMIC.
Suas indicações incluem:
- Lesões osteocondrais em graus III e IV;
- Defeitos traumáticos locais;
- Efeitos entre 2,0 e 8 cm²;
- Pacientes jovens e ativos, com idade entre 18 e 40 anos.
Suas contra-indicações:
- Doença reumatologia concomitante;
- Artrose já presente em toda a articulação;
- Instabilidade no joelho;
- Hemofilia.
Qual a função da membrana?
A membrana tem sempre origem animal, ou suína ou bovina e e o intuito é que uma vez inserida estimule as células-tronco mesenquimais que sai através das microperfurações a se transformarem em células cartilaginosas e fabricar a matriz extracelular rica em colágeno do tipo II. Outra função importante é proteger estas células da área articular, evitando-se o estresse mecânico.
Técnica cirurgia
Inicialmente, realizamos uma artroscopia tradicional para ver e dimensionar o tamanha o defeito cartilaginoso.
Se realmente a técnica for aplicável, realizamos uma incisão mínima sobre a área a ser trabalhada e o defeito é mensurado de forma aberta. A seguir, realizamos o molde exatamente do tamanho do defeito e a micro-perfuração é realizada.
A fixação da biomembrana é realizada através de costuras (suturas) e reforçada por uma cola de fibrina. Por fim, realizamos a flexo-extensão da articulação para ver se existe algum atrito ou bloqueio. Se houver, o molde é refeito. Não havendo, fechamos cuidadosamente a capsula e demais estruturas da articulação abordada.
Período pós-operatório
A fisioterapia deve ser iniciada o mais precoce possível, preferencialmente no leito hospitalar. O período de imobilização e uso de muletas dependerá sempre da articulação abordada e da localização do defeito cartilaginoso.
Pessoalmente, considero a reavaliação semanal de extrema importância para que qualquer complicação ou má evolução sejam vistas e tratadas o mais rápido possível. A grande maioria dos protocolos libera a deambulação independente após a 6ª semana pós-operatória. Até que este período seja alcançado, é muito importante que a capacidade cardiorrespiratória seja mantida por métodos como a natação com flutuador e o ciclo-ergômetro de braço, por exemplo.
A avaliação dos resultados é realizada tanto pela avaliação clinica, quanto por imagens de ressonância magnética, especialmente por aquelas especializadas em cartilagem como o mapa T2 e a dGEMRIC.
E o futuro?
Certamente, o futuro desta técnica envolverá uma melhor associação com o cultivo e implante de células-tronco (ainda bastante limitado aqui no Brasil), pelo desenvolvimento de materiais biológicos com melhor adesão celular e transformação de tecido cartilaginoso e a minimização da técnica, sendo, cada vez mais realizada por vídeo artroscopia.
Riscos e complicações da cirurgia da cartilagem
A cirurgia de reparo da cartilagem é um procedimento seguro e de baixo risco, e complicações são raras. No entanto, como em qualquer cirurgia, é importante estar ciente dos riscos, pois qualquer decisão tomada sobre a cirurgia é totalmente informada.
Embora de modo algum exaustivas, as informações a seguir oferecem um histórico de alguns dos riscos que devem ser considerados na cirurgia eletiva (planejada) da cartilagem.
No entanto, é muito importante que você se envolva com seu médico em um diálogo. Dependendo da articulação em questão, os procedimentos de reparo da cartilagem apresentam riscos e benefícios diferentes, cada um dos quais precisa ser considerado com cuidado. Além disso, as circunstâncias individuais de cada paciente, incluindo outras questões de saúde, como doenças de longa data, precisam ser levadas em consideração ao serem submetidas a anestesia e cirurgia.
Cirurgia da cartilagem em geral
Os riscos gerais da cirurgia (isto é, não específicos ao reparo da cartilagem) incluem sangramento e infecção, embora incomuns, podem afetar significativamente os resultados, especialmente em pacientes mais velhos.

Coágulos sanguíneos, também conhecidos como trombas podem levar ao quadro conhecido como Trombose Venosa profunda (TVP) que, por sua vez, podem se desprender e chegar aos pulmões, causando o quadro de Embolia Pulmonar Aguda, condição grave que exige tratamento intensivo e que pode levar o indivíduo à morte.
O uso do tabaco aumenta o risco de infecção e outras complicações e tem um sério efeito negativo no resultado de qualquer tipo de reparo da cartilagem.
Muitas preocupações de saúde coexistentes, como doenças cardíacas ou obesidade, podem ter seu impacto minimizado antes da operação, garantindo a melhor situação para o paciente. Uma abordagem colaborativa ou “multidisciplinar” ajudará a equipe cirúrgica a minimizar o risco de complicações.
O uso da anestesia acarreta alguns riscos, mas a maioria destes são problemas leves e temporários relacionados aos agentes utilizados, ao processo de incubação ou ao uso de bloqueios nervosos.
Riscos ligados ao reparo de cartilagem
Muitas vezes, os procedimentos de reparo da cartilagem em particular exigem que mais de um procedimento seja necessário. Enquanto a maioria dos procedimentos de cartilagem são técnicas de estágio único, o reparo da cartilagem pode ser planejado em vários procedimentos em momentos diferentes.
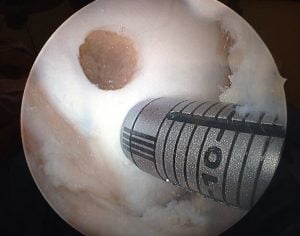
Embora raras, complicações após a cirurgia (‘complicações pós-operatórias’) são outra consideração. A falha do enxerto (como delaminação ou crescimento excessivo) pode tornar necessária uma nova operação adicional. No entanto, os riscos podem ser minimizados se houver o devido cuidado.
Pessoalmente, considero de suma importância que fisioterapeutas trabalhem ao lado dos cirurgiões para garantir que a reabilitação seja apropriada. A fisioterapia sem comunicação com o cirurgião excessivamente agressiva ou exigente, logo após a operação, pode causar complicações do enxerto e comprometer os melhores resultados. Com isso em mente, o cirurgião e o fisioterapeuta devem conversar com o paciente sobre as amplitudes de movimento permitidas e as restrições de carga da articulação.
Existe também a possibilidade de que, apesar dos melhores esforços da equipe de saúde, o procedimento não atinja o resultado desejado. Nesses casos, o paciente e o médico discutirão opções futuras e o potencial para tratamentos ou procedimentos adicionais.
Minimizando os riscos
Como os procedimentos de reparo da cartilagem são planejadas ou “eletivas”, a ponderação dos riscos, benefícios e alternativas pode ser feita com bastante antecedência. Considero de fundamental importância que todo o tempo seja gasto na consulta médica para que se explique quais os riscos de benefícios de cada procedimento para que não sejam criadas falsas expectativas e, posteriormente, frustração do paciente.
Lembrando que todo procedimento cirúrgico, mesmo os minimamente invadidos devem ser colocados em uma “balança”, na qual, de um lado, temos os riscos e, do outro, os benefícios. O que joga de um lado para o outro são favores como sexo, idade, nível de atividade física, memória muscular, obesidade, tabagismo, doenças pré-existentes, entre outros.
Em alguns casos, é fundamental a avaliação pré-cirúrgica por um cardiologista ou médico que já assiste ao paciente.
Terapia celular e engenharia de tecido
Diversos procedimentos cirúrgicos foram sugeridos e experimentados ao longo de várias décadas para tratar lesões na cartilagem articular, também conhecida como lesões contrais ou osteocondrais com o objetivo de restaurar o tecido o mais próximo possível para a cartilagem original. No entanto, nenhum método até o momento foi capaz de combinar completamente as propriedades da cartilagem normal e saudável.
As membranas de colágeno ou “scaffold” são estruturas biodegradáveis temporárias colocadas dentro de defeitos de cartilagem como resultado de cartilagem doente ou danificada.
Estas matérias devem ser:
- Biocompatível e causa pouca ou nenhuma resposta inflamatória no organismo;
- Poroso o suficiente para permitir o crescimento de nova cartilagem;
- Fácil de produzir e versátil, dependendo do tamanho e forma necessários;
- Capaz de suportar tensões e forças dentro da articulação (por exemplo, o joelho);
- Seguindo os critérios de homologação da ANVISA no Brasil, são implantados em um procedimento de uma única etapa após estimulação da medula (perfuração ou microfratura) ou como um tampão que incentiva o novo crescimento da cartilagem (conhecidos como membrana “inteligente”).
Para esses procedimentos, um biomaterial “inteligente” aprimorado, capaz de auxiliar as “células construtoras” conhecidas no meio médico como Células-tronco mesenquimais de nosso corpo para formar tecido cartilaginoso, é colocado dentro do defeito da cartilagem. As técnicas de estimulação da medula óssea são frequentemente usadas em conjunto com essas membranas para permitir que as células do próprio corpo saiam da medula óssea e participem da re-população.
Essas células da medula óssea migram para a membrana e o objetivo é direcionar a cartilagem ou as células ósseas e da cartilagem para crescer, amadurecer e construir os tecidos correspondentes. Atualmente, existem membranas projetados para a reconstrução apenas da cartilagem (defeitos condrais) ou do osso e da cartilagem (defeitos osteocondriais).
Perguntas frequentes sobre a cirurgia de cartilagem
Quanto tempo depois da cirurgia poderei voltar para casa?
Na maioria dos casos, os procedimentos de cartilagem exigem apenas uma breve permanência no hospital. Em geral, apenas 1 dia.
Procedimentos mais complexos podem exigir uma estadia mais longa. Em geral, de 01 a 03 dias de internação.
Quanto tempo vou necessitar de muletas?
Tudo dependerá do procedimento e do tamanho da lesão. Mas, em geral de 06 a 08 semanas, em média.
Posso dirigir após o procedimento?
Sim, mas depende da fase a fisioterapia em que você se encontra. Em geral, após 10 dias pós-operatórios, já é possível.
Quando eu começo a fisioterapia e por quanto tempo devo realizá-la?
A fisioterapia, independente de qual procedimento foi realizado, deve ser iniciada o mais precoce possível. Preferencialmente no dia seguinte ao da cirurgia.
O que muda são os protocolos. Alguns como o das microfraturas exigem mobilização precoce. Outros, entretanto como o da membrana de colágeno exigem imobilização inicial.
A meta é sempre amenizar a dor e iniciar a reativação do músculo quadríceps.
Quais são as chances de uma operação resolver problemas de cartilagem a longo prazo?
Os procedimentos de reparo de cartilagem ainda são relativamente novos. Há poucos dados a longo prazo, tanto na história natural de lesões de cartilagem não tratadas quanto em estudos que podem prever resultados cirúrgicos anos e anos no futuro. Dito isto, espera-se que os resultados encorajadores a médio prazo continuem a longo prazo.
Existe um período mínimo de folga do trabalho que precisarei após a cirurgia?
Após quase qualquer procedimento de reparo de cartilagem, o tempo mínimo típico que você terá para tirar o trabalho é de 2 a 4 semanas.
Como faço para voltar ao esporte?
Existe todo um protocolo de retorno ao esporte, no qual tanto a cura da lesão, quanto o fortalecimento e reequilibro muscular tem que ser levados em consideração.
Em geral, após o 6 mês pós-operatório, inicia-se a fase denominada transição, na qual o trabalho em conjunto do educador físico, médico e fisioterapeutas unem-se na prescrição de exercícios e periodização de maneira individualizada para que o retorno seja gradual, monitorado e pleno, sem chances de re-lesão.







Depois de uma rutura total do tendão patelar e o pós-operatório (técnica McLaughin-Schlinge, que acabou por rebentar passado 2 meses de fisioterapia) ter indicado que houve um encurtamento significativo deste tendão em cerca de 6 mm, tive que ser submetido a nova operação porque este encurtamento começou a deteriorar a minha cartilagem a teve que ser colocada uma AMIC membrana. Não vejo melhorias, as dores continuam e os MRI mostram que a cartilagem continua sobre pressão e continua a deteriorar-se progressivamente. Eu moro na Suíça, estou nisto há dois anos e estou disposto a viajar para o Brasil com o meu seguro de saúde se você me puder ajudar.
Perguntas:
– É normal um encurtamento tão grande do tendão patelar?
– Poderei voltar a viver sem dores? Mesmo que não, pretendo pelo menos uma nova orientação, para saber o que devo e não devo fazer, para evitar problemas maiores num futuro próximo.
Melhores cumprimentos,
Gonçalo Caraça
oi, Gonçalo
Para te responder isso, precisaria te avaliar